Name: Denise Schmidt, 2012
Hopemaster, 2020-05
Allgemeines zur Diabetes
Diabetes mellitus oder auch "die Zuckerkrankheit" ist mittlerweile eine sehr weit verbreitete Stoffwechselkrankheit.
In Deutschland sind 7,3% (ungefähr 6 Millionen Menschen) betroffen, wobei über die Hälfte davon über sechzig Jahre alt ist. 95%, der an Diabetes mellitus leidende Kinder, sind Diabetiker des Typ 1. Derzeit sind Schätzungsweise 21.000 -24.000 Kinder und Jugendliche an der Stoffwechselkrankheit betroffen und die Tendenz der Neuerkrankungen steigt jährlich um 3-5%.
Fälschlicherweise könnte man denken, dass man auf Grund des Namens "Zuckerkrankheit" keine Nahrungsmittel mit Zucker essen darf. Dieses trifft nur auf vereinzelte Fälle zu, die auf Grund ihrer Behandlung mit einem Ernährungsplan nur wenig oder keine Süßigkeiten essen dürfen. Da bei der Verdauung alle Kohlenhydrate in Glucose umgewandelt werden, ist neben Zuckern auch auf Stärkeprodukte (z.B. Mehl, Brot, Nudeln) zu achten!

Saccharose - Rohrzucker - Für Diabetiker tabu
Entdeckung und erste Behandlung von Diabetes
Früher hatte man nicht die technischen Möglichkeiten Diabetes festzustellen, geschweige denn sie zu behandeln. Bestand vor ca 500 Jahren der Verdacht auf Diabetes, musste der/die Patient/in auf den Boden pinkeln und der Arzt probierte den Urin. Wenn er süßlich schmeckte, hatte man Diabetes. Wurde die Diagnose gestellt, war das quasi das Todesurteil, weil Diabetes noch nicht behandeln konnte.
Später wurde dann das erste Insulin aus den Bauchspeicheldrüsen von Schweinen entnommen.
Es wurde mit Glasspritzen injiziert, welche zur Sterilisation nach Gebrauch wieder abgekocht werden mussten.
Symptome von Diabetes
Die Symptome von Diabetes mellitus sind Symptome einer Hyperglykemie (Überzuckerung) und je nach Mensch verschieden. Eine Hyperglykemie hat Symptome wie:
- Durst
- Harndrang
- Übelkeit (unter Umständen auch Erbrechen)
- Gewichtsverlust (aber nur wenn die Krankheit schon länger unerkannt blieb)
- Müdigkeit/ Erschöpfung
- Acetongeruch aus dem Mund (starker Mundgeruch)
- stumpfes Drücken in den Muskeln (ähnelt Muskelkater)
- Schwierigkeiten sich zu konzentrieren
Diese Symptome des Diabetes mellitus bauen sich auf und kommen nicht von jetzt auf gleich. So kann sich der Zeitraum vom Ausbruch der Krankheit bis zur Diagnose von ein paar Wochen, bis hin zu einem halben Jahr oder sogar einem Jahr ziehen.
Wenn die Krankheit richtig behandelt wird, kann es bei falscher Dosierung oder körperlicher Anstrengung aber auch unter Umständen zu einer Hypoglykemie (Unterzuckerung) kommen. Diese hat folgende Symptome:
- "Heißhunger"
- zittern der Hände
- Schweißausbruch
- "weiche Knie"
- Sehstörungen
- Sprachstörungen
- Desorientiertheit
- Kribbeln im Mund und Rachenraum
- Schwierigkeiten sich zu konzentrieren
- Verhaltensänderung (meist bei Kindern > Benehmen sich untypisch)
Typen von Diabetes mellitus
Es werden verschiedene Diabetesformen unterschieden. Die Hauptformen sind aber die Typen 1 und 2.
- Typ 1
- Typ 2
- Schwangerschaftsdiabetes
- (Typ 3)
Diabetes Typ 1
Typ-1-Diabetes, früher bekannt als juveniler oder juveniler Diabetes, da es insbesondere im Kindes- und Jugendalter auftritt, wird durch genetische Veranlagung, externe Faktoren (wie Virusinfektionen) und Fehlsteuerung des Immunsystems verursacht. Patienten mit Typ-1-Diabetes müssen lebenslang Insulin spritzen, da diese Krankheit nicht heilbar ist2.
Der Grund dafür ist, dass körpereigene Abwehrzellen (Antikörper) die insulinproduzierenden β-Zellen in den Langerhanssche Inseln zerstören (eingebettete Ansammlung von hormonbildender Zellen in der Bauchspeicheldrüse (Pankreas)), was zu einem absoluten Insulinmangel führt, welche für die Lieferung des im Blut zirkulierender Zucker (Glukose) in die Körperzellen dient.
Typ-1-Diabetes wird von den Eltern an die Kinder vererbt, und die Inzidenz beträgt 3-5%. Wenn beide Elternteile an Typ-1-Diabetes leiden, steigt das Krankheitsrisiko um 10-25%.
Symptome: Menschen mit Typ-1-Diabetes zeigen normalerweise Durst (Polydipsie) und eine erhöhte Urinausscheidung (Polyurie) aufgrund von hohem Blutzuckerspiegel. Viele Patienten leiden auch unter Gewichtsverlust, Müdigkeit und Antriebsschwäche sowie Schwindel und Übelkeit. Wenn der Blutzuckerspiegel hoch ist, können Menschen mit Typ-1-Diabetes Bewusstseinsstörungen entwickeln.
Diabetes Typ 2
Typ-2-Diabetes ist eine Art von Diabetes, die normalerweise nur im Erwachsenenalter, meist nach dem 40. Lebensjahr, auftritt, was auch der Grund ist, warum sie früher „Altersdiabetes“ hieß. Es sind heutzutage allerdings immer mehr junge Menschen betroffen, da sie aufgrund von Übergewicht und Bewegungsmangel ein erhöhtes Risiko haben, an der Krankheit zu erkranken. Ein weiterer Risikofaktor ist unter anderem die genetische Veranlagung.
Es wird angenommen, dass die Ursache für den erhöhten Blutzuckerspiegel bei Typ-2-Diabetes die Insulinresistenz in den menschlichen Zellen ist. Die Anzahl der Insulinbindungsstellen auf der Zelloberfläche nimmt ab. Die wachsende Insulinresistenz bewirkt dann, dass die Menge an verfügbarem Insulin dann nicht mehr ausreicht, um Blutzucker in die Körperzellen einzuschleusen (relativer Insulinmangel).
Der Pankreas kompensiert dabei den Mangel mit erhöhtem Insulinproduktion.
In diesem Krankheitsstadium kann der Insulinspiegel im Blut der betroffenen Person manchmal sogar ansteigen. Nach der Einnahme von Kohlenhydraten zeigt sich daher einen übermäßigen und langfristigen Anstieg von Blutzucker.
Typ-2-Diabetes kann in diesem Stadium noch durch Tabletten, falls erforderlich, normalerweise noch gut kontrolliert werden. Jedoch nimmt die Funktion der insulinproduzierenden Zellen allmählich ab und die Insulinproduktion stopp schließlich vollständig (absoluter Insulinmangel). Dann muss der Betroffene die Insulin von außen erhalten durch die Injektion von Insulin.
Der Mangel an den Hormon Insulin bedeutet also, dass immer weniger Glukose aus dem Blut in die Körperzellen gelangt, wodurch der Blutzuckerspiegel steigt und schließlich den Diabetes erreicht.
Symptome: Es können unspezifische Symptome wie Müdigkeit, Konzentrationsschwäche, Juckreiz oder trockene Haut vorkommen. Wenn Typ-2-Diabetes eine Sekundärkrankheit verursacht hat, treten auch entsprechende Symptome auf. Darüber hinaus machen ungewöhnlich hohe Blutzuckerspiegel Patienten anfälliger für Infektionen wie Haut- und Schleimhautinfektionen (wie Pilzinfektionen) oder Harnwegsinfektionen. Bei diabetischer Netzhautschädigung (diabetische Retinopathie) reicht die Symptome von Sehbehinderung bis Blindheit. Wenn zudem anhaltend hohe Blutzuckerspiegel Blutgefäße und Nerven schädigen, können Geschwüre und Wunden an den Füßen oder Waden (diabetische Füße) nicht gut heilen.

Diabetestypen (Klicken zum Vergrößern)
Behandlung von Diabetes:
Die Behandlung von Diabetes mellitus ist nicht so leicht, wie man denken könnte. Man muss, sobald die Stoffwechselerkrankung diagnostiziert wurde, ein Leben lang (außer bei Schwangerschaftsdiabetes) eine auf den Körper abgestimmte Insulintherapie, Tablettentherapie oder Ernährungsplan (für die leichteren Fälle) einhalten. Tut man es nicht, können Langzeitschäden entstehen oder man könnte sogar ins Koma fallen und sterben.
Man könnte denken, dass die verschiedenen Typen mit verschiedenen Behandlungen behandelt werden, aber dem ist nicht so:
- Der Typ 1 von Diabetes mellitus wird grundsätzlich mit Insulin (einem künstlichen Hormonpräparat) behandelt. Es wird via Einmalspritze, Insulinpen oder Insulinpumpe injiziert (teilweise auch Tabletten).
- Beim Typ 2 Diabetes muss man, je nach stärke der Erkrankung, Tabletten (zusammen mit Ernährungsplan) oder Insulin nehmen. Es kann nämlich durchaus passieren, dass die Bauchspeicheldrüse noch teilweise funktioniert und so nur Tabletten ausreichen, weil ansonsten im Körper noch genug Insulin produziert wird.
- Der Schwangerschaftsdiabetes kann ebenfalls mit einem Ernährungsplan behandelt werden und sollte dieser nicht anschlagen so muss unverzüglich mit der Insulintherapie begonnen werden.
Wirkung von Insulin:
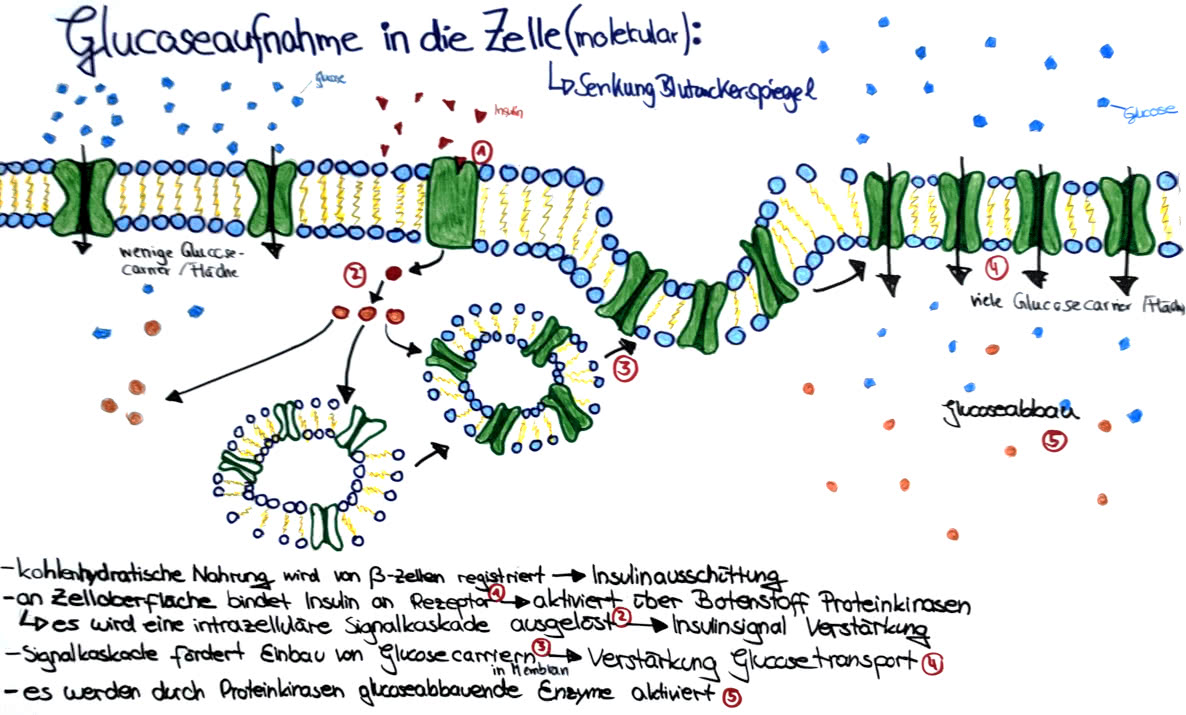
Glucoseaufnahme in die Zelle (Klicken zum Vergrößern)
Die Nahrung wird aufgenommen, wird verdaut und erhöht den Blutzucker (= Glucose). Freie Glucose wird bei Bedarf sofort veratmet, aber im Normalfall nimmt man viel mehr Lebensmittel auf, als man in diesem Moment gerade braucht. Die überschüssige Glucose muss also gespeichert werden. Dies darf nicht im Blut passieren, da gelöste Stoffe im Blut bei erhöhter Konzentration sofort von der Niere mit dem Urin entfernt werden. Der Körper würde so also sofort die (vor allem bei unseren Vorfahren, im kalten Winter, bei Dürre usw.) kostbare Energie wieder verlieren. Glucose wird also nicht im Blut, sondern z.B. in Muskelzellen oder der Leber gespeichert. Dies geht aber nur, wenn bei diesen Zellen Insulin vorhanden ist. Im Blut hat man so immer eine Konzentration von (80 - 120 mg/dl Blut).
Fehlt Insulin, kann keine Glucose gespeichert werden und die Niere scheidet die Glucose aus. Das hat neben einem Gewichtsverlust nach einiger Zeit auch viele andere Nebenwirkungen (Blindheit, Absterben von Gliedmaßen usw.)
Da bei den Diabetikern die Bauchspeicheldrüse nicht mehr arbeitet, kann die Energie (der Zucker) nicht gespeichert werden. Deshalb muss der/die Diabetiker/in das Insulin selbst in dem entsprechenden BE-Faktor spritzen. Das Insulin ermöglicht so, den Zucker zu speichern. Es ist quasi der Schlüssel für den Übergang von Glucose vom Blut in die Zellen. Die überschüssige Energie wird, wie bei den "Nicht-Diabetikern" in Zuckerspeicherorganen, wie zum Beispiel der Leber gespeichert.
=>Der Blutzucker senkt sich wieder.
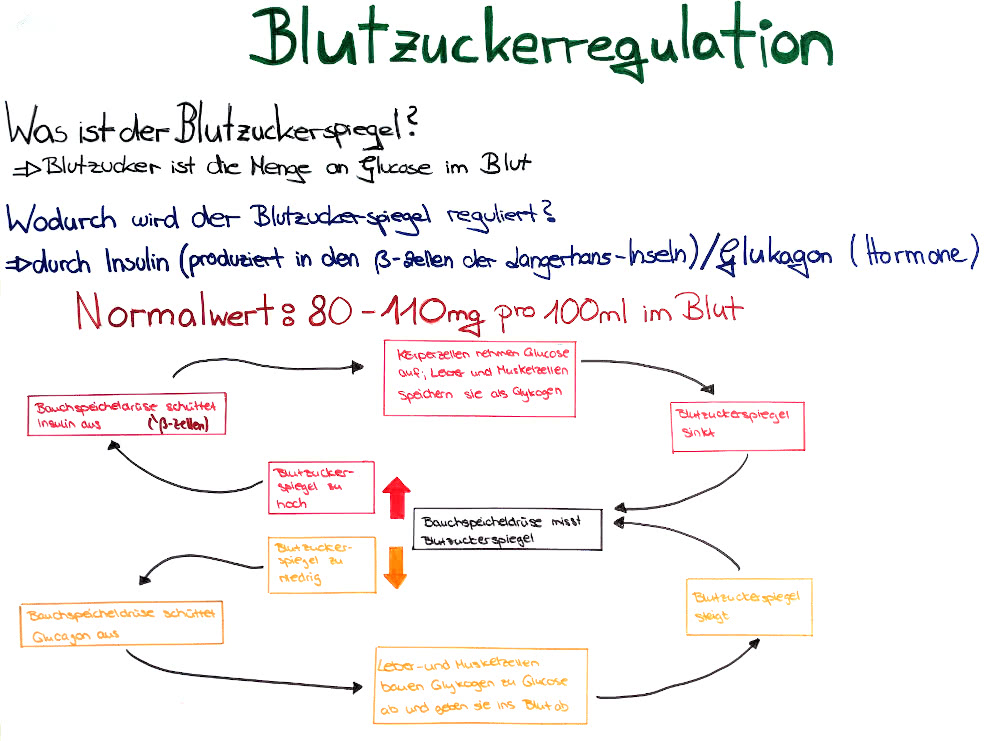
Blutzuckerregulation (klicken zum Vergrößern)
Hat der/ die Diabetiker/ in genug gespritzt, so dass fast die ganze Glucose in die Muskeln übergehen konnte, und macht zusätzlich noch körperliche oder (schwere) geistige Arbeit, kann es dazu kommen, dass er/ sie unterzuckert, weil der Körper ja weiterhin Glucose abbaut.
Wenn das der Körper merkt, schüttet er, solange keine neue Energie aufgenommen wird, die Energiereserven aus den Energiespeicherorganen, wie zum Beispiel der Leber, aus. Wenn der/ die Diabetiker/ in die Unterzuckerung merkt, sollte er / sie entsprechende BE's (Broteinheiten) essen und halbstündig eine Kontrollmessung machen, damit er/ sie nicht in eine Überzuckerung entgleist.
Zu Insulin siehe auch folgenden Artikel: Insulin